La sclérose en plaques (SEP) est une maladie neurologique complexe qui fascine et défie les chercheurs depuis des décennies. Cette pathologie auto-immune affecte le système nerveux central, entraînant une variété de symptômes qui peuvent avoir un impact significatif sur la qualité de vie des patients. Comprendre les mécanismes de transmission de la SEP est crucial pour développer des stratégies de prévention et des traitements plus efficaces. Bien que la cause exacte reste inconnue, les avancées scientifiques récentes ont permis d’identifier plusieurs facteurs clés impliqués dans le développement et la progression de cette maladie énigmatique.
Mécanismes pathologiques de la sclérose en plaques
Attaque auto-immune de la myéline par les lymphocytes T
Au cœur du processus pathologique de la SEP se trouve une réaction auto-immune dirigée contre la myéline, la gaine protectrice qui entoure les axones des neurones. Les lymphocytes T, normalement chargés de défendre l’organisme contre les agents pathogènes, s’attaquent par erreur à cette substance vitale. Ce phénomène, appelé démyélinisation, perturbe la transmission des signaux nerveux et entraîne les symptômes caractéristiques de la maladie.
La spécificité de cette attaque auto-immune reste un sujet de recherche intense. Les scientifiques ont identifié plusieurs antigènes de la myéline potentiellement ciblés par les lymphocytes T, notamment la protéine basique de la myéline (MBP) et la glycoprotéine oligodendrocytaire de la myéline (MOG). La compréhension de ces mécanismes moléculaires est essentielle pour développer des thérapies ciblées.
Rôle des cytokines pro-inflammatoires dans la progression
L’inflammation joue un rôle central dans la progression de la SEP. Les lymphocytes T activés libèrent des cytokines pro-inflammatoires, telles que l’interféron-γ et le TNF-α, qui amplifient la réponse immunitaire et attirent d’autres cellules inflammatoires vers le site de la lésion. Ce cercle vicieux d’inflammation contribue à la destruction continue de la myéline et à l’aggravation des symptômes.
Des études récentes ont mis en lumière le rôle crucial de l’interleukine-17 (IL-17) dans la pathogenèse de la SEP. Cette cytokine, produite par les lymphocytes Th17, semble particulièrement impliquée dans la rupture de la barrière hémato-encéphalique, facilitant ainsi l’infiltration des cellules immunitaires dans le système nerveux central.
Dégénérescence axonale et atrophie cérébrale
Au fil du temps, la démyélinisation répétée et l’inflammation chronique conduisent à une dégénérescence axonale irréversible. Ce processus se traduit par une atrophie cérébrale progressive, visible à l’imagerie par résonance magnétique (IRM). L’atrophie cérébrale est corrélée à l’accumulation du handicap chez les patients atteints de SEP et représente un marqueur important de la progression de la maladie.
Les mécanismes exacts de la dégénérescence axonale sont complexes et multifactoriels. Ils impliquent notamment un stress oxydatif accru, une dysfonction mitochondriale et une perturbation du transport axonal. La compréhension de ces processus ouvre la voie à de nouvelles approches thérapeutiques visant à protéger les neurones et à ralentir la progression de la maladie.
Facteurs génétiques de prédisposition à la SEP
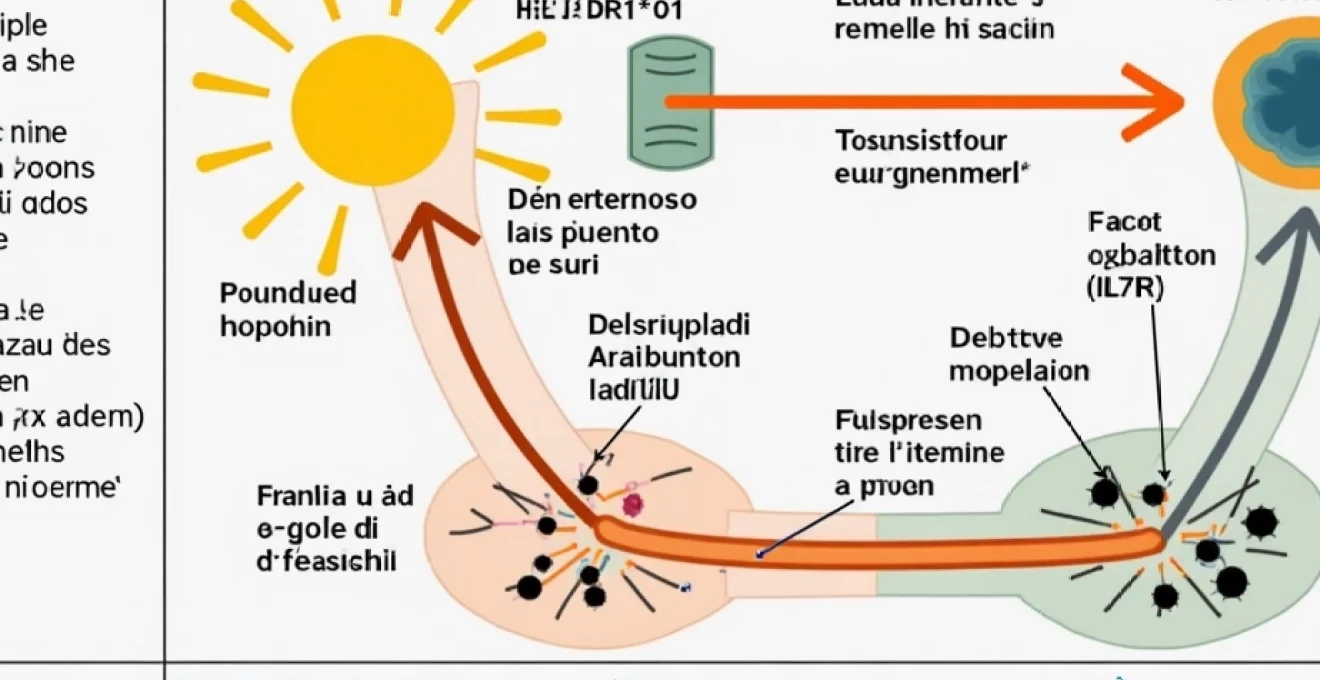
Variants HLA-DRB1*15:01 et risque accru
La composante génétique de la SEP est indéniable, bien que complexe. L’un des facteurs de risque génétiques les plus solidement établis est le variant HLA-DRB1*15:01 du complexe majeur d’histocompatibilité (CMH). Les individus porteurs de cet allèle ont un risque environ trois fois plus élevé de développer une SEP que la population générale.
Ce variant génétique influence la présentation des antigènes aux cellules immunitaires, ce qui pourrait expliquer son rôle dans la prédisposition à la maladie. Cependant, il est important de noter que la présence de ce variant n’est ni nécessaire ni suffisante pour développer une SEP, soulignant la nature multifactorielle de la maladie.
Polymorphismes des gènes IL7R et IL2RA
Au-delà du système HLA, des études d’association pangénomique (GWAS) ont identifié de nombreux autres gènes associés à un risque accru de SEP. Parmi eux, les polymorphismes des gènes IL7R et IL2RA, codant respectivement pour les récepteurs de l’interleukine-7 et de l’interleukine-2, ont fait l’objet d’une attention particulière.
Ces gènes jouent un rôle crucial dans la régulation de la réponse immunitaire et la survie des lymphocytes T. Les variations génétiques dans ces loci pourraient contribuer à une dérégulation du système immunitaire, favorisant ainsi le développement de la SEP. La compréhension de ces mécanismes génétiques ouvre la voie à des approches de médecine personnalisée dans la prise en charge de la maladie.
Interactions gène-environnement dans le développement de la SEP
L’interaction entre les facteurs génétiques et environnementaux est un aspect crucial de la pathogenèse de la SEP. Par exemple, des études ont montré que l’effet du tabagisme sur le risque de SEP est plus prononcé chez les individus porteurs de certains variants génétiques à risque. De même, l’impact de la carence en vitamine D peut être modulé par le profil génétique.
Ces interactions complexes soulignent l’importance d’une approche holistique dans l’étude de la SEP. Elles expliquent également pourquoi la maladie ne se développe pas chez tous les individus génétiquement prédisposés et pourquoi son expression peut varier considérablement d’un patient à l’autre.
Facteurs environnementaux impliqués dans la transmission
Carence en vitamine D et exposition au soleil
La relation entre la vitamine D et la SEP est l’un des aspects les plus étudiés de l’étiologie environnementale de la maladie. De nombreuses études épidémiologiques ont mis en évidence une corrélation inverse entre les niveaux de vitamine D et le risque de développer une SEP, ainsi que la sévérité de la maladie.
La vitamine D joue un rôle immunomodulateur important, régulant à la fois l’immunité innée et adaptative. Une carence en vitamine D pourrait donc favoriser un déséquilibre immunitaire propice au développement de la SEP. L’exposition au soleil, principale source de vitamine D, est également considérée comme un facteur protecteur, ce qui pourrait expliquer en partie la distribution géographique de la maladie, plus fréquente dans les régions éloignées de l’équateur.
Infection par le virus d’Epstein-Barr (EBV)
L’infection par le virus d’Epstein-Barr (EBV) est l’un des facteurs de risque environnementaux les plus solidement établis pour la SEP. Des études épidémiologiques ont montré que presque tous les patients atteints de SEP sont séropositifs pour l’EBV, contre environ 90% de la population générale. De plus, une infection symptomatique par l’EBV, se manifestant par une mononucléose infectieuse, augmente significativement le risque de développer ultérieurement une SEP.
Les mécanismes exacts par lesquels l’EBV pourrait contribuer au développement de la SEP restent à élucider. Des hypothèses incluent le mimétisme moléculaire entre des antigènes viraux et des composants de la myéline, ainsi que l’activation chronique du système immunitaire. La recherche sur le rôle de l’EBV dans la SEP ouvre des perspectives intéressantes pour de nouvelles approches préventives et thérapeutiques.
Tabagisme et activation de la réponse immunitaire
Le tabagisme est un facteur de risque environnemental bien établi pour la SEP. Les fumeurs ont un risque environ 1,5 fois plus élevé de développer la maladie que les non-fumeurs. De plus, le tabagisme est associé à une progression plus rapide de la maladie et à une réponse moins favorable aux traitements.
Les mécanismes par lesquels le tabac augmente le risque de SEP sont multiples. La fumée de cigarette contient de nombreuses substances toxiques qui peuvent endommager la barrière hémato-encéphalique, favoriser l’inflammation et activer une réponse immunitaire aberrante. Le tabagisme peut également interagir avec des facteurs génétiques, amplifiant le risque chez les individus prédisposés.
Le tabagisme est l’un des rares facteurs de risque modifiables de la SEP. L’arrêt du tabac est donc fortement recommandé, non seulement pour réduire le risque de développer la maladie, mais aussi pour améliorer le pronostic chez les patients déjà diagnostiqués.
Modes de transmission non-génétiques
Transmission verticale mère-enfant : risques pendant la grossesse
Bien que la SEP ne soit pas directement héréditaire, des études ont montré que les enfants nés de mères atteintes de SEP ont un risque légèrement accru de développer la maladie. Ce phénomène, appelé transmission verticale, ne s’explique pas uniquement par les facteurs génétiques partagés entre la mère et l’enfant.
Des recherches récentes suggèrent que l’environnement intra-utérin pourrait jouer un rôle dans la prédisposition à la SEP. Par exemple, des niveaux élevés de certaines cytokines pro-inflammatoires dans le sang maternel pendant la grossesse ont été associés à un risque accru de SEP chez l’enfant. De même, une carence en vitamine D maternelle pourrait influencer le développement du système immunitaire fœtal.
Influence du microbiome intestinal sur la susceptibilité
Le rôle du microbiome intestinal dans la pathogenèse de la SEP fait l’objet d’un intérêt croissant. Des études ont montré que les patients atteints de SEP présentent des altérations significatives de leur flore intestinale par rapport aux individus sains. Ces modifications du microbiome pourraient influencer la réponse immunitaire et la susceptibilité à la maladie.
Certaines bactéries intestinales produisent des métabolites qui ont des effets immunomodulateurs, comme les acides gras à chaîne courte. Une dysbiose intestinale pourrait donc perturber cet équilibre et favoriser un état pro-inflammatoire propice au développement de la SEP. Cette découverte ouvre des perspectives intéressantes pour de nouvelles approches thérapeutiques basées sur la modulation du microbiome.
Stress oxydatif et dysfonctionnement mitochondrial
Le stress oxydatif et le dysfonctionnement mitochondrial sont des mécanismes de plus en plus reconnus dans la pathogenèse de la SEP. Les patients atteints de SEP présentent souvent des niveaux élevés de marqueurs de stress oxydatif et une altération de la fonction mitochondriale dans les cellules du système nerveux central.
Ces processus peuvent contribuer à la dégénérescence axonale et à la progression de la maladie. De plus, le stress oxydatif peut amplifier la réponse inflammatoire et perturber la barrière hémato-encéphalique, facilitant l’infiltration des cellules immunitaires dans le système nerveux central. La compréhension de ces mécanismes ouvre la voie à de nouvelles stratégies thérapeutiques visant à protéger les neurones et à ralentir la progression de la maladie.
Diagnostic et détection précoce de la sclérose en plaques
Critères de McDonald 2017 pour le diagnostic de la SEP
Le diagnostic de la SEP repose sur un ensemble de critères cliniques et paracliniques, dont les plus récents sont les critères de McDonald 2017. Ces critères visent à démontrer la dissémination des lésions dans le temps et dans l’espace, caractéristique de la SEP. Ils intègrent les données de l’examen clinique, de l’imagerie par résonance magnétique (IRM) et de l’analyse du liquide céphalo-rachidien.
Les critères de McDonald 2017 ont permis d’améliorer la précocité et la précision du diagnostic de SEP. Ils permettent notamment de poser un diagnostic dès la première poussée clinique chez certains patients, facilitant ainsi une prise en charge thérapeutique rapide. Cependant, il est important de noter que ces critères doivent être utilisés avec précaution et toujours dans un contexte clinique approprié.
Imagerie par résonance magnétique (IRM) et lésions caractéristiques
L’IRM joue un rôle central dans le diagnostic et le suivi de la SEP. Elle permet de visualiser les lésions caractéristiques de la maladie, appelées plaques, dans le cerveau et la moelle épinière. Ces lésions apparaissent typiquement en hypersignal sur les séquences pondérées en T2 et FLAIR, et certaines peuvent présenter une prise de contraste après injection de gadolinium, témoignant d’une inflammation active.
Les progrès récents en imagerie, notamment l’IRM 3 Tesla et les techniques d’imagerie non conventionnelle comme l’imagerie de tenseur de diffusion (DTI), permettent une détection plus fine des lésions et une meilleure évaluation de l’atteinte de la substance grise et de l’atrophie cérébrale. Ces avancées contribuent à une meilleure compréhension de la pathologie et à un suivi plus précis de l’évolution de la maladie.
Biomarqueurs dans le liquide céphalo-rachidien : neurofilaments légers
La recherche de biomarqueurs dans le liquide céphalo-rachidien (LCR) est un domaine
en plein essor dans la recherche sur la SEP. Parmi les biomarqueurs les plus prometteurs, les neurofilaments légers (NFL) ont fait l’objet d’une attention particulière. Ces protéines structurelles des neurones sont libérées dans le LCR lors de lésions axonales, ce qui en fait un marqueur potentiel de l’activité de la maladie et de la progression du handicap.
Des études récentes ont montré que les niveaux de NFL dans le LCR sont significativement plus élevés chez les patients atteints de SEP que chez les témoins sains, et qu’ils corrèlent avec l’activité de la maladie observée à l’IRM. De plus, les taux de NFL semblent prédictifs de la progression future du handicap. Cette découverte pourrait permettre une stratification plus précise des patients et une personnalisation des traitements.
Prévention et gestion des facteurs de risque transmissibles
Supplémentation en vitamine D chez les populations à risque
La supplémentation en vitamine D est de plus en plus considérée comme une stratégie préventive potentielle pour la SEP, en particulier chez les populations à risque. Des études observationnelles ont montré qu’un taux sérique élevé de vitamine D est associé à un risque réduit de développer une SEP et à une évolution plus favorable de la maladie chez les patients déjà diagnostiqués.
Cependant, la dose optimale et la durée de la supplémentation restent à déterminer. Des essais cliniques randomisés sont en cours pour évaluer l’efficacité de la supplémentation en vitamine D dans la prévention et la gestion de la SEP. En attendant les résultats de ces études, de nombreux experts recommandent de maintenir des niveaux adéquats de vitamine D chez les patients atteints de SEP et les populations à risque.
Vaccination contre l’EBV : perspectives futures
Étant donné le lien étroit entre l’infection par le virus d’Epstein-Barr (EBV) et le risque de SEP, le développement d’un vaccin contre l’EBV est considéré comme une approche préventive prometteuse. Plusieurs vaccins candidats sont actuellement en phase de développement préclinique et clinique.
Un vaccin efficace contre l’EBV pourrait potentiellement réduire l’incidence de la SEP de manière significative. Cependant, de nombreux défis restent à relever, notamment la complexité du virus et la nécessité d’induire une immunité durable. Les résultats des essais cliniques en cours sont attendus avec impatience par la communauté scientifique et médicale.
Modifications du mode de vie pour réduire les risques environnementaux
Outre les interventions médicales, les modifications du mode de vie jouent un rôle crucial dans la gestion des facteurs de risque transmissibles de la SEP. L’arrêt du tabagisme est l’une des mesures les plus importantes, compte tenu de son impact significatif sur le risque et la progression de la maladie.
D’autres modifications du mode de vie recommandées incluent :
- Maintenir un poids santé et suivre un régime alimentaire équilibré, riche en fruits, légumes et acides gras oméga-3.
- Pratiquer une activité physique régulière, qui peut avoir des effets bénéfiques sur la fatigue et la qualité de vie des patients atteints de SEP.
- Gérer le stress par des techniques de relaxation ou de méditation, le stress chronique pouvant potentiellement exacerber les symptômes de la SEP.
Ces interventions, bien que simples, peuvent avoir un impact significatif sur la qualité de vie des patients et potentiellement influencer l’évolution de la maladie. Il est important de noter que ces modifications du mode de vie doivent être considérées comme un complément, et non un substitut, aux traitements médicaux prescrits.
La prévention et la gestion des facteurs de risque transmissibles de la SEP nécessitent une approche globale, combinant interventions médicales et modifications du mode de vie. Cette stratégie holistique offre les meilleures chances de réduire l’incidence de la maladie et d’améliorer le pronostic des patients atteints.